『エキスパートナース』2015年12月号<術後のつらさを改善する【10項目】 ナースができる! ERAS®(イーラス)術後回復能力 強化プロトコル>より抜粋。第10回は《各論》術後回復を助けるための”エッセンス”10項目の「「血糖管理は180mg/dL以下かつ低血糖を回避」。血糖値変動の感覚を磨こう!」を紹介いたします。


立石 渉 (東京女子医科大学東医療センター 心臓血管外科 助教、NST)
術後は高血糖が生じやすい。だから血糖管理が重要
術後は侵襲ストレスによる影響で、糖尿病のあるなしにかかわらず一過性に高血糖になります。術後高血糖は術後の創部感染(surgical site infection、SSI)などの合併症発生を上昇させ、予後にも影響します(引用文献1)。
また、栄養投与の変更や食欲低下などから血糖値が一定にならず、低血糖になることもよく遭遇します。
これらの合併症を回避するため、確実な血糖管理を行うことが術後管理では求められます。
血糖管理目標は「180mg/dL以下」かつ「低血糖を回避」
じつは血糖管理は当初、ERAS®推奨項目ではありませんでしたが、血糖管理の重要性を考慮し、2012年に発表されたガイドラインなどで推奨項目に追加されました(引用文献2)。 現在、血糖値の目標は「180mg/dL以下」かつ「低血糖を回避」とされることが一般的です(引用文献3)。
過去には厳しいコントロール(150mg/dL以下や110mg/dL以下)が報告(引用文献4)されていますが、厳しすぎると低血糖のリスクを上げ、死亡率を上昇させることが示されました。
実際の血糖値管理に際しては、食事開始前(ICU等)では持続インスリン静注療法(continuous venous insulin infusion、CVII)を使用します。これは、施設によりボーラス投与や速度調整などさまざまなスケールがあります。
また食事開始後(一般病棟)は、スライディングスケールが一般的に使用されます。なお、術前にインスリン固定打ちをしている糖尿病患者では、いきなり術前量ではなく減量した固定打ち+スライディングスケールとするのが安全です。 参考に当科の血糖管理表と特徴を図1に示します。
図1 血糖管理表(東京女子医科大学東医療センター 心臓血管外科の例)
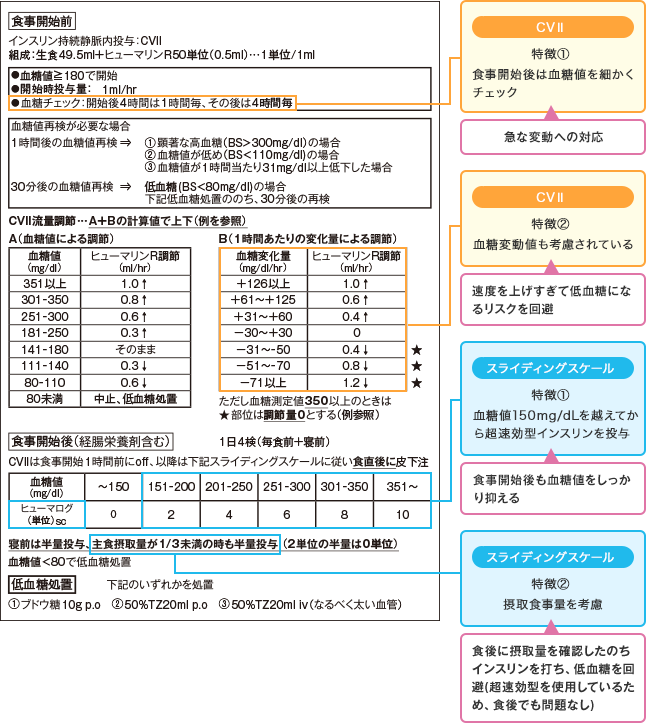

表1 低血糖症状


血糖値、食事量を確認するとともに低血糖に注意
1)血糖変化の振れ幅をチェック
スケール通りにインスリンを投与しても、血糖コントロール不良になることに遭遇します。CVIIが高用量になってしまった場合や、血糖値が落ち着かない場合は「スケール通りにCVIIの速度変更をしてもよいのかな?」「インスリン量を増やすor減らすほうがいいかな?」と考え、医師に提案し速度や量を検討したり、少し早めに血糖値の再検をしたりする、などが必要です。 そのために常に血糖の変動とインスリン使用量を見て、「この量(速さ)は危ないかな?」と思える感覚をつけましょう。
2)食事量をチェック
術後の食事量は安定しないことが多いです。特に炭水化物の摂取量で血糖値は大きく変化します。 「項目3」で述べたように、術前の状態(今回は食事量)の把握をしておくと、術後の食事摂取量が術前と比べ減ってしまう場合、インスリンの固定打ちの量を減らすなどの工夫ができます。
3)低血糖症状を見逃さない
術後早期や食事摂取量低下時は低血糖を起こしやすいです。表1に示した、意識障害、発汗などの典型的な低血糖症状はもちろん、看護師だからこそ気づく「ちょっとおかしいな?」という違和感を覚えたら、血糖値をチェックしましょう。

東京女子医科大学東医療センター 心臓血管外科 助教、NST
本記事は株式会社照林社の提供により掲載しています。/著作権所有?2015照林社
[出典]エキスパートナース2015年12月号 P.68~「術後のつらさを改善する【10項目】 ナースができる! ERAS®(イーラス)術後回復能力 強化プロトコル」




